2024 yazında diyalize başlamamla birlikte hayatım ikiye ayrıldı: Bir yanda makinelere bağlı, saatleri ve ritmi belirlenmiş bir yaşam; diğer yanda bu düzene uyum sağlamaya çalışan bir beden ve zihin vardı.
En zorlayıcı olan şey fiziksel yorgunluk değil, belirsizlikti. Ne zaman bir organ nakli ihtimali doğacağını bilmeden, her telefon çağrısını “olabilir mi?” sorusuyla beklemek; umut ile ihtiyat arasında gidip gelmek…
Bir süre sonra nakil ihtimaline dair umudum azalırken, ailemin yönlendirmesiyle bir hekimle görüşme sürecine başladım. O aşamada bunun hayatımın seyrini değiştirecek bir süreç olacağını bilmiyordum.
Ancak süreç beklediğimden hızlı ilerledi ve Aralık 2025’te organ nakli ameliyatı başarıyla gerçekleştirildi.
Nakil mümkünse neden bu bilgi aktarılmadı?
Sürecin en kritik sorusu burada ortaya çıktı.
Temmuz 2024’te böbreklerim iflas ettiğinde, tek potansiyel donörüm olan annemin kalp damarlarındaki bir sağlık sorunu nedeniyle stent takıldığı için donör olamayacağı bildirilmişti. Bu değerlendirme sonrası süreç kadavra donör listesine; yani Ulusal Organ Bekleme Listesi’ne kaydedilmem gerektiği bildirilmişti.
Ancak daha sonra öğrendiğim bir bilgi sürece dair bakışımı değiştirdi.
Umutsuzca “kadavra listesi”nden gelecek bir haberi bekleyerek geçirdiğim 1 buçuk yıllık diyaliz tedavisinin ardından, “bir umut” diyerek organ nakli süreci görüşmesi için başvurduğum son hekim, Nefrolog Prof. Dr. Murat Tuncer sayesinde, daha önce bizlere aktarılan dışında da ihtimaller olduğunu öğrendim.
“Artık donör olamaz” denilen annemin sağlık durumunun üzerinden 6 ay geçtikten sonra donör olma ihtimalinin yeniden değerlendirilebileceği ifade edildi.
Bu durum, nakil süreçlerindeki bilgilendirmenin hangi kriterlere ve ne kadar güncel verilere dayandığı sorusunu gündeme getirdi:
Eğer nakil ihtimali değerlendirilebiliyorsa, bu bilgi neden açık ve net şekilde paylaşılmadı?
Eksik bilgiyle beklemek
Geriye dönüp baktığımda yaşadığım şey yalnızca beklemek değil, eksik ya da çelişkili bilgiyle beklemekti.
Bu süreçte belirsizlik kadar, hangi bilginin ne kadar doğru ve güncel olduğuna dair soru işaretleri de belirleyici hale geldi. Çünkü hastalar, kendilerine sunulan bilgilerle risk ve umut arasında bir denge kurmaya çalışıyor.
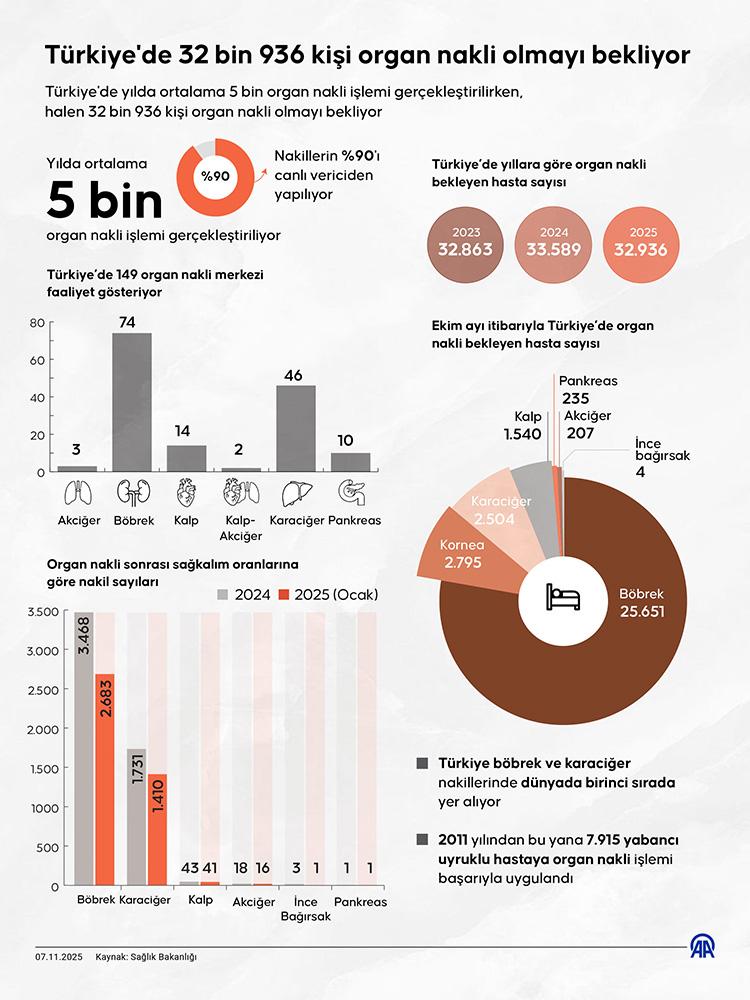
Zira, Sağlık Bakanlığı 2025 Ekim ayı verilerine göre, Türkiye'de 32 bin 936 kişi organ nakli bekliyor.
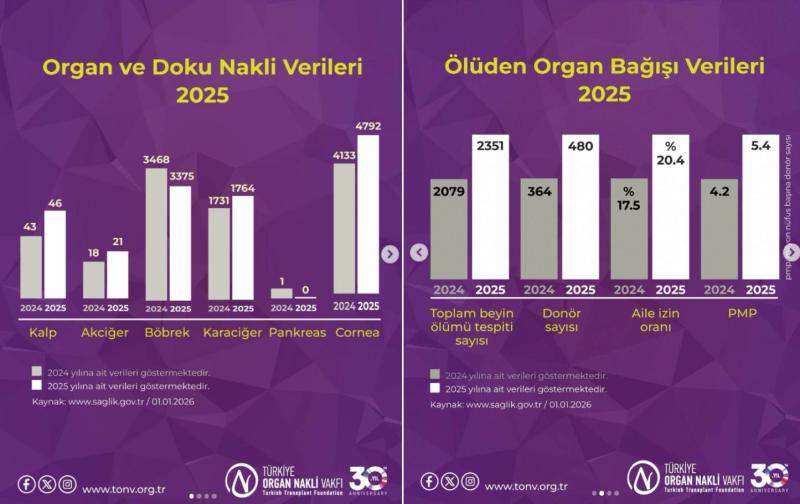
Türkiye Organ Nakli Vakfı’nın Ocak 2026 verilerine göre ise, toplam organ bekleyen hasta sayısı ise 161 bin 510 iken, kadavra donör sayısı yalnızca 480.
Bu tablo, kadavra listesine giren hastalar için bekleme süresinin neden bu kadar uzun olabildiğini açıkça ortaya koyuyor.
Bu, bir “şükür anlatısı” değil
En nihayetinde “canlı donör” sayesinde organ naklini olabilmiş ve yıllarını “kadavra bekleyerek" geçirmemiş “şansı” biri olsam da, bu dosya, bir “mucize hikâyesi” ya da “şükür anlatısı” değil.
Bu dosya, bir bekleme sürecini, bir öngörülemezlik deneyimini ve eksik bilgilendirmenin insan hayatını nasıl etkilediğine dair bir tanıklığı kayıt altına alma çabasını anlatıyor.
Nakil olmuş olmam bu süreci bir “mucize hikâyesi”ne dönüştürmüyor; aksine benzer süreci yaşayanların deneyimine dair daha geniş bir sorumluluk alanı açıyor.
Hikâye yalnızca bana ait değil: Aynı belirsizlik…
Sağlık Bakanlığı ve Türk Nefroloji Derneği’nin 2024 yılı verilerine göre, Türkiye'de 68 binin üzerinde aktif diyaliz hastası var.
fazla oku
Bu bölüm, konuyla ilgili referans noktalarını içerir. (Related Nodes field)
On binlerce hastanın içerisinde, diyaliz sürecinde birebir tanıştığım onlarca hasta da benzer bir belirsizlik içinde yaşıyor:
Ne zaman, nasıl ve hangi koşullarda nakil olabileceklerini bilmeden bekliyorlar.
Bu nedenle şahsi deneyimim, yalnızca kişisel bir hikâye olmaktan çıkıp, daha geniş bir soruya dönüşüyor; zira bu hikâye yalnızca bana ait değil…
Diyaliz merkezlerinde görüştüğüm farklı hastalar da benzer bir süreci tarif ediyor.
15 yıldır organ bekleyen bir hasta şöyle demişti:
Beklemek artık bir zaman değil, bir hâl.
Üniversite öğrencisi genç bir hasta ise yaşadığı durumu şu sözlerle ifade etmişti:
Tek alternatifimin hemodiyaliz olduğu söylendi ve buradayım.
Eşini her seans günü diyalize getirip götüren bir hasta yakını ise durumu tek cümleyle özetlemişti:
En zor şey belirsizlik.
Benzer süreçler ve tekrar eden “mucizeler”…
Aralık 2025’te başarıyla gerçekleşen organ nakli sürecimden kısa süre sonra, benzer süreçler yaşayan başka hastaların da deneyimlerini birebir gözlemleme fırsatı buldum.
Aynı diyaliz merkezinde tanıştığım iki hastanın hikâyesi dikkat çekiciydi.
Sürecimden haberdar olan ve nakil sürecinin yeniden değerlendirilmesi için Prof. Dr. Murat Tuncer’e başvuran iki hastanın da yapılan tetkikler sonucunda “canlı donör” ile nakil sürecine dahil edilebileceği görüldü.
Bu hastalar da daha önce, tıpkı benim sürecimde olduğu gibi, annelerinin donörlüğü ile naklin mümkün olmadığı yönünde bilgilendirildiklerini ifade ettiler.
Ancak süreç içinde donör uygunluğu yeniden değerlendirildi ve Ayfer Küçükcoşkun Ocak 2026’da, Vildan Boyova ise Şubat 2026’da, aynı hastane ve aynı nakil ekibinin takibinde başarıyla sonuçlanan nakil ameliyatlarını oldular.
Bu durum şu soruyu yeniden akıllara getirdi:
Bu farklı bilgilendirmeler ve değerlendirmeler bireysel tıbbi yorum farklarından mı kaynaklanıyor, yoksa daha geniş bir sistemsel sorunun parçası mı?
Kişisel tanıklıktan sistemsel bir soruya: Sorun nerede?
Aynı süreçlerden geçmiş, aynı tetkiklerde farklı tıbbi yorumlar almış hastalar olarak deneyimlediğimiz gibi, diyaliz ve nakil süreçleri ucu açık yorumlara maruz kalıyor.
Benzer süreçlerde farklı hekim yorumlarının varlığı, hasta deneyimlerinde kafa karışıklığına yol açabiliyor.
Bir doktor “canlı donör ile nakil mümkün değil” deyip, hastayı “tek alternatif” diyaliz tedavisine yönlendirirken, bir diğer doktor “mümkün değil” ifadesinin söz konusu olamayacağını ifade ediyor.
Hastane koridorlarında, diyaliz merkezlerinde ve nakil birimlerinde benzer bir soru fısıldanıyor:
Bizim hayatımız ve geleceğimiz, ticari çıkarlarla mı perdeleniyor?
Türkiye’de organ nakli süreci Sağlık Bakanlığı koordinasyonunda yürütülüyor ve kadavra ile canlı donör süreçleri farklı klinik protokoller üzerinden değerlendiriliyor.
Kronik böbrek yetmezliği tedavilerinden biri olan diyaliz tedavisi ise (hemodiyaliz, ev hemodiyalizi, periton diyalizi), SGK tarafından Sağlık Uygulama Tebliği (SUT) kapsamında karşılanıyor. Yani, sağlık masraflarının karşılanması hasta tarafından değil, SGK tarafından yapılıyor.
Temel soru: Bilgi nerede eksiliyor?
Eğer bir kişiye “donör olamazsın” deniliyorsa, bu kararın hangi tıbbi kriterlere dayandığı ve ne kadar güncel olduğu kritik bir sorudur.
Çünkü bazı durumlarda tek bir eksik ya da geç aktarılan bilgi, bir sürecin yıllarca ertelenmesine yol açabiliyor.
Sağlık politikaları alanındaki bazı tartışmalarda, diyaliz ve organ nakli süreçlerinin farklı dinamiklere sahip olduğu ifade ediliyor.
Diyalizin uzun süreli bir tedavi modeli olarak sistem içinde güçlü bir yer tuttuğu; buna karşılık naklin süreci sonlandıran bir tedavi olması nedeniyle farklı organizasyon ve yönlendirme mekanizmalarına tabi olabileceği yönünde akademik görüşler bulunuyor.
Tüm bunlar değerlendirildiğinde, özellikle büyük şehirlerde diyaliz ve organ nakli süreçlerinin yönetimi konusunda hasta yönlendirme pratiklerine dair “farklı yaklaşımların ve değerlendirmelerin” bulunduğu belirtiliyor.
Bu değerlendirmeler, bireysel vakalardan ziyade sistemin işleyişi ve ekonomik yapısı üzerine yapılan genel değerlendirmeler olarak anlatılıyor.
Bu durum şu soruları görünür kılıyor:
Hastalara tüm tedavi seçenekleri ne kadar açık anlatılıyor?
Kararlar tamamen tıbbi kriterlere mi dayanıyor?
Bilgi eksikliği hasta deneyimini nasıl etkiliyor?
Bir bilgi eksikliği yıllara mal olabilir mi?
Son soru hâlâ açık
Bu, bir kapanış hikâyesi değil.
Çünkü organ nakli süreci herkes için aynı şekilde sonuçlanmıyor.
Dosya şu sorularla açık kalıyor:
Kim, neyi, ne zaman biliyor?
Hangi bilgi neden geç paylaşılıyor?
Beklemek ile bekletilmek arasındaki fark nerede başlıyor?
Birinin umutsuzluğu, hangi sistemsel boşluğa dönüşüyor?
Bu satırlar bir suçlu aramaktan ziyade, boşlukları tarif ediyor: sessizlikleri, gecikmeleri ve yönlendirme farkını…
Benim hikâyem burada bitmiş olabilir. Ama anlatılanlar burada bitmiyor.
Çünkü hâlâ bekleyenler var. Ne beklediğini tam olarak bilmeyenler…
Ve belki de tek bir doğru bilgiyle hayatı tamamen değişebilecek olanlar.
Bu dosya onlar için açık kalıyor.
Ve açık kalan son soru şu:
Türkiye’de organ nakli ve diyaliz süreçlerinde hastaların yönlendirilmesi ve bilgilendirilmesi yalnızca tıbbi gerekliliklere mi dayanıyor, yoksa sistemin işleyişi ve tedavi sürecinin yapısı da bu süreci etkiliyor mu?
© The Independentturkish